TIREOTOKSIKOZA je zdravstveno stanje koje nastaje usled povišenog nivoa hormona štitne žlezde u krvi. Ponekad se tireotoksikoza opisuje i kao trovanje hormonima štitne žlezde. Najčešće nastaje kada sama štitna žlezda proizvodi previše tiroidnih hormona (hipertireoza), ali, pored prekomerne aktivnosti štitne žlezde, postoje i brojna druga oboljenja koja mogu da prouzrokuju tireotoksikozu.
Ova dva termina – tireotoksikoza i hipertireoza – obično se koriste naizmenično.
Hipertireoza je ređa od hipotireoze – javlja se kod približno 0,3% populacije u subkliničkom obliku, a kod oko 0,3% u manifestnom obliku (sa jasno izraženim simptomima). Deset puta češće se javlja kod žena nego kod muškaraca, a kod 40% pacijenata bolest je samoograničavajuća.
Uzroci tireotoksikoze
Postoje četiri glavna uzroka tireotoksikoze, prva dva su najčešća, naročito Grejvsova bolest:
- Gravesova bolest (70%)
- toksična multinodularna struma (15%) – ovaj oblik gušavosti nastaje kada, iz još neutvrđenih razloga, više čvorova u štitnoj žlezdi ulazi u fazu prekomerne aktivnosti i izlučuje višak tiroidnih hormona
- toksični adenom (5%) – benignom tumor štitne žlezde, koji luči tiroidne hormone
- tiroiditis (5%) – upala štitne žlezde
Povezano> Gravesova bolest – simptomi, dijagnoza, lečenje
Preostalih 5% slučajeva tireotoksikoze nastaje usled manje uobičajenih uzroka, a u njih spadaju:
- jatrogena tireotoksikoza (Thyrotoxicosis factitia) – nastaje kada pacijent uzima previše tiroidnih hormona
- lekovima indukovana tireotoksikoza – može da bude posledica uzimanja joda, tiroidnih hormona ili amiodarona
- neonatalna tireotoksikoza – nastaje prenošenjem maternalnih imunoglobulina sa majke na fetus, usled čega dolazi do stimulacije štitne žlezde fetusa
- postporođajni tireoiditis – poznat i kao postpartalni tireoiditis, prolazni je oblik tireotoksikoze, koji se javlja kod 20% žena sa ranijom tireotoksikozom i normalnom funkcijom štitne žlezde tokom trudnoće
- ektopija štitne žlezde – odnosno pojava tkiva štitne žlezde van uobičajenog anatomskog mesta, posledica je tumora koji luče TSH (tireostimulišući hormon)
- struma jajnika – odnosno struma ovari, ili guša jajnika, zapravo je retka vrsta ciste jajnika u kojoj preovlađuje tkivo štitne žlezde, koje ponekad može da luči tiroidni hormon tiroksin (T4)
Tireotoksikoza simptomi

Ispoljavanje tireotoksikoze
Simptomi tireotoksikoze zavise od težine i trajanja bolesti, specifičnog uzroka i starosti pacijenta. Prekomerno lučenje tiroidnih hormona utiče na sve sisteme organizma, preko stimulacije procesa metabolizma i aktiviranja simpatičkog nervnog sistema.
Klinička slika obično izgleda ovako:
- gubitak telesne težine (dobijanje na težini u 10% slučajeva, usled pojačanog apetita)
- osetljivost na vrućinu
- palpitacije (ubrzani rad srca)
- gubitak daha
- zatajenje srca kod starijih osoba
- razdražljivost i loš san
- nervoza, anksioznost
- umor i letargija
- dijareja (retka stolica ili čest nagon za pražnjenjem creva)
- fini tremor sa slabošću mišića (nemogućnost uspinjanja stepeništem ili ustajanja iz sedećeg položaja)
- znojenje
- tahikardija
- gušavost (struma)
- vitiligo i alopecija
- pretibijalni miksedem – zadebljanje kože nalik kori pomorandže, najčešće na prednjoj strani potkolenica
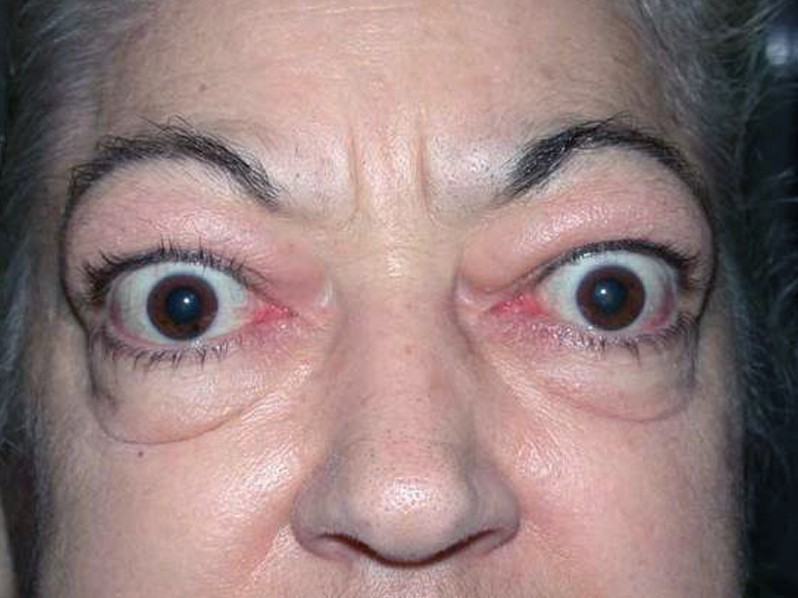
- promene oka – povezane sa simpatičkom stimulacijom i (kod Grejvsove bolesti) reakcijama antitela:
- povlačenje očnih kapaka unazad i gornjih kapaka koji su viši od normalnog stanja (ovo je zajedničko svim uzrocima tireotoksikoze)
- Grejvsova oftalmopatija (tireoidna oftalmopatija ili očna bolest štitne žlezde) – proptoza (izbočenje oka), zahvaćenost očnih mišića (retko treptanje), zahvaćenost mrežnjače i kompresija očnog nerva
Subklinička hipertireoza
Subkliničku hipertireozu karakterišu biohemijski nalazi, umesto kliničkih, mada su moguće i kliničke posledice.
Njena karakteristika je hronično nizak nivo TSH (tireostimulišući hormon), ali normalan nivo tiroidnih hormona – T4 (tiroksin) i T3 (trijodotironin) – u serumu krvi. Ovo oboljenje ne sme da se meša sa prolaznim padom nivoa TSH, kakav se sreće kod akutnih bolesti ili nakon terapije lekovima (na primer, visoke doze glukokortikoida). Godišnje oko 5 – 8 % pacijenata sa subkliničkom hipertireozom dobija kliničku tireotoksikozu.
Povezano> Nizak TSH i kako ga dovesti u normalu
Subklinička hipertireoza se obično javlja kod multinodularne strume, jednog toksičnog čvora štitne žlezde i prekomernih doza tiroksina. Uprkos tome što se naziva subkliničkom, ona je povezana sa povećanim stepenom rizika od pojave atrijalne aritmije (aritmija srčanih pretkomora, pretkomorna aritmija) kod osoba starijih od 60 godina i opadanjem mineralne koštane gustine kod žena u postmenopauzi.
O antititiroidnoj terapiji se razmišlja kada su pacijenti sa kliničkom hipertireozom izloženi većem stepenu opasnosti od komplikacija, a o smanjenju doze tiroksina kod onih koji uzimaju terapiju zamene hormona.
Važno je pomenuti da doze tiroksina za snižavanje nivoa TSH, koje se koriste nakon lečenja raka štitne žlezde, namerno izazivaju subkliničku hipertireozu, ali nije neophodno da se ova terapija uzima čitavog života, posebno kod pacijenata izloženih malom stepenu rizika ili kada je verovatno da je karcinom uspešno trajno iskorenjen.
Važno je pomenuti i to da tireotoksikoza utiče i na plodnost, pa je začeće veoma teško dok postoji trovanje tiroidnim hormonima. To znači da bi pacijentkinje, koje imaju probleme sa plodnošću, trebalo da urade testove za ispitivanje funkcije štitne žlezde.
Promene nakon lečenja
Kada imate tireotoksikozu osećate se kao da ste puni energije i snage, ali to vas košta zdravlja, posebno srca i kostiju. To je kao da povećavate broj obrtaja automobilskog motora; čini da se neko vreme krećete brže, ali i motor se brže haba, pa je velika verovatnoća da će se pokvariti.
Kada se lečite na bilo koji od pomenutih načina, pa je vaš metabolizam ponovo pod kontrolom, morate da očekujete i neke promene, od kojih neke izvesno vreme mogu da budu prilično uznemirujuće. Za razliku od drugih tretmana, ove promene su mnogo uočljivije ako ste se podvrgli operaciji zbog tireotoksikoze, jer je dejstvo naglo, a funkcija štitne žlezde se vraća u normalno stanje mnogi brže. Promene su takođe nešto izraženije i kada ste još toksični u vreme operacije.
Veoma je uobičajeno da pacijent oseća umor i letargiju nakon lečenja, jer mora da se navikne da ponovo bude „normalan“. Malo povećanje telesne težine je takođe uobičajeno, ali najčešće ne više od 3kg. Naravno, ukoliko ste pripremljeni da će do ovoga da dođe, povećanje kilaže možete da sprečite pojačanim vežbanjem i promenom ishrane, kako biste se prilagodili novim okolnostima.
U početku ovi simptomi mogu da budu prilično uznemiravajući, ali vremenom oni postepeno nestaju, jer se vaš organizam prilagođava normalnom funkcionisanju. Posle operacije i drugih tretmana, obavljaju se analize krvi, kao bi se ustanovilo da li dobijate dovoljne doze tableta za zamenu hormona, kao i da li preostali deo štitne žlezde funkcioniše kako bi trebalo.
Amiodaronom indukovana tireotoksikoza (AIT)
Amiodaron je izuzetno delotvoran antiaritmik, ali ima i visok sadržaj joda – oko 37% mase svake tablete. Zbog toga on izaziva jedinstven oblik tireotoksikoze, koja se javlja kod približno 3% pacijenata lečenih amiodaronom u regijama bogatim jodom i kod približno 10% pacijenata u delovima sveta gde se u organizam putem ishrane ne unosi dovoljno joda.
Međutim, amiodaron može da izazove i hipotireozu, koja se manifestuje uporno povišenim nivoom TSH. U SAD prevalencija amiodaronom indukovane tireotoksikoze je mnogo niža (oko 3%), nego što je to slučaj sa amiodaronom indukovanom hipotireozom (22%). Međutim u delovima sveta gde se u ishrani javlja nedostatak joda, kao što je Toskana u Italiji, amiodaronom indukovana tireotoksikoza je izraženija (10%) od hipotireoze (5%).*
(* Amiodaronom indukovana tireotoksikoza, poznata je i kao AMD indukovana tireotoksikoza i AIT. Sumnja da AMD (amiodaron) može da indukuje hipertireozu ili hipotireozu javila se još 1971. godine. Prvi izveštaji o AMD indukovanoj tireotoksikozi se pominju u istraživanjima iz 1973. godine. Prema dosadašnjim istraživanjima i saznanjima, incidenca AIT se kreće od 1 – 23%, mada većina izveštaja pominje 1 – 5%. AIT se češće javlja u zemljama sa niskim unosom joda kroz ishranu.
Srbija ne spada u primarna područja sa deficitom joda, zahvaljujući zakonskoj obavezi jodiranja soli, koja je uvedena sredinom 20. veka.
AIT se češće javlja kod muškaraca, a nije uočena pravilnost povezana sa vremenom ispoljavanja i dužinom uzimanja amiodarona.
Ovaj oblik tireotoksikoze se najčešće javlja iznenada i nepredvidivo, usled čega je vrednost nalaza redovnih testova funkcije tiroidne žlezde manja kod pacijenata koji hronično uzimaju AMD. – Prim. prev.)
Amiodaronom indukovana tireotoksikoza može da se podeli na dve vrste: AIT tip 1 i AIT tip 2. Ova podela je zasnovana na tome da li pacijent ima već postojeće poremećaje štitne žlezde.
AIT tip 1 se sreće kod pacijenata sa već postojećim ili latentnim poremećajima štitne žlezde i prouzrokovana je neregulisanim sintetisanjem hormona.
AIT tip 2 javlja se kod pacijenata sa prethodno normalnom funkcijom štitne žlezde i posledica je preoblikovanog hormona, do čega dolazi usled zapaljenskog razaranja žlezde (tiroiditis). Ovaj oblik AMD indukovane tireotoksikoze leči se kortikosteroidima.
Ova dva oblika se razlikuju prema kliničkim, laboratorijskim i radiološkim nalazima. Kolor dopler ultrazvuk pokazuje veliki potencijal, kao jedino pouzdano sredstvo za rano otkrivanje. Pacijenti sa mešovitim ili teškim oblikom amiodaronom indukovane tireotoksikoze, trebalo bi da se leče kombinovanom terapijom, kako bi došlo do brzog kliničkog odziva.
Međutim, kod pacijenata sa tireotoksikozom koja se pogoršava, uprkos svim pokušajima lečenja, kao i kod onih koji moraju da uzimaju amiodaron, ali ne reaguju na agresivni medicinski tretman, preporučuje se tiroidektomija (parcijalno ili totalno uklanjanje štitne žlezde).
Histološko ispitivanje uzorka dobijenog tiroidektomijom, kod amiodaronom indukovane tireotoksikoze, u koloidu pokazuje karakteristične odlike penastih makrofaga (slika 2).
